Suy thận là gì?
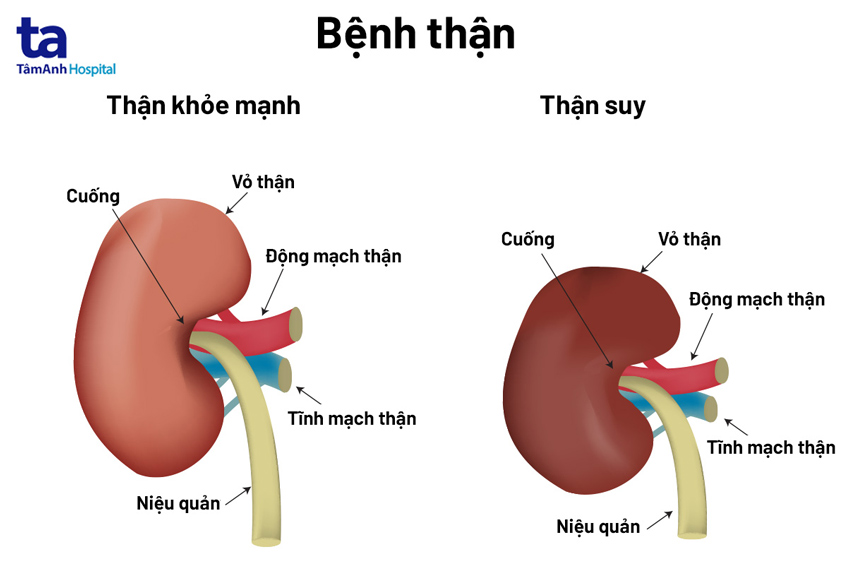
Thận là cơ quan nằm về phía lưng dưới mỗi người, phân bố ở hai bên cột sống có vai trò ổn định thể dịch, bài tiết các chất dư thừa từ sự chuyển hóa của cơ thể và một số chức năng khác như bảo tồn hay loại thải các chất khác ra khỏi cơ thể thông qua tiểu tiện.
Các triệu chứng của suy giảm chức năng ở thận khi mới hình thành thường không có triệu chứng đặc hiệu và phát triển theo thời gian. Bởi thận bao gồm hai quả có khả năng hỗ trợ cho nhau rất hiệu quả. Do đó, rất nhiều trường hợp người mắc bệnh suy thận không được phát hiện sớm và điều trị theo đúng phác đồ nên dẫn đến việc điều trị ở giai đoạn muộn, xuất hiện nhiều biến chứng nguy hiểm, thậm chí có thể dẫn đến tử vong.
Phân loại suy thận
Dựa vào cơ chế bệnh sinh, suy thận được chia như sau: suy thận cấp và bệnh thận mạn. Suy thận cấp gồm có: trước thận, tại thận và sau thận. Còn bệnh thận mạn được chia thành năm giai đoạn: 1, 2, 3 (a và b), 4, 5; riêng giai đoạn 5 còn gọi là suy thận mạn tính.
1. Suy thận cấp
- Suy thận cấp trước thận: Xuất hiện khi lưu lượng máu đến thận không đủ, ảnh hưởng đến khả năng đào thải chất độc. Nguyên nhân của tình trạng này do chấn thương, phẫu thuật hoặc các bệnh khác. Triệu chứng thường gặp gồm chán ăn, buồn nôn, nôn, co giật, hôn mê… Suy thận cấp tính trước thận có thể được chữa khỏi nếu bác sĩ xác định chính xác nguyên nhân gây giảm lưu lượng máu đến thận.
- Suy thận cấp tại thận: Có thể do chấn thương trực tiếp đến thận như va đập mạnh, tai nạn. Ngoài ra, bệnh cũng xảy ra khi thận phải lọc quá nhiều độc tố, thiếu máu cục bộ hay thiếu oxy đến thận. Trong đó, nguyên nhân gây thiếu máu cục bộ bao gồm chảy máu nghiêm trọng, tắc nghẽn mạch máu thận, viêm cầu thận…
- Suy thận cấp sau thận: Bệnh có liên quan đến sự co mạch thận hướng tâm, phát triển để đáp ứng với sự gia tăng mạnh trong ống thận, thường có triệu chứng vô niệu (không có nước tiểu). Bệnh thường xảy ra do đường tiết niệu bị tắc cấp tính như tắc niệu quản hai bên, tắc cổ bàng quang, hẹp niệu đạo, hình thành khối u, u tuyến, ung thư tuyến tiền liệt, sán máng bàng quang. Ngoài ra, người bệnh bị suy thận cấp tính sau thận có thể do các nguyên nhân khác bao gồm viêm nhú hoại tử, xơ hóa sau phúc mạc và các khối u sau phúc mạc, các bệnh và chấn thương tủy sống. Riêng tắc nghẽn niệu quản một bên thường đủ để phát triển suy thận cấp sau thận ở bệnh nhân mắc bệnh thận mạn tính.
2. Bệnh thận mạn
Bệnh thận tiến triển với tốc độ khác nhau ở những người khác nhau và có thể mất từ 2-5 năm để chuyển qua các giai đoạn khác nhau. Các giai đoạn bệnh thận được đo bằng cách xét nghiệm máu để kiểm tra mức lọc cầu thận ước tính (eGFR). Khi chức năng thận giảm, eGFR giảm, eGFR càng thấp cho thấy bệnh thận mạn càng tiến triển xấu hơn.
Các giai đoạn của bệnh suy thận
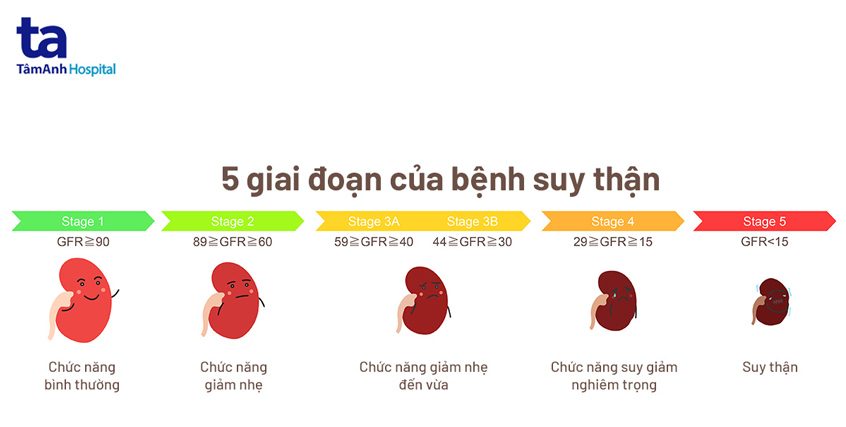
1. Giai đoạn 1
Ở giai đoạn 1, eGFR từ 90 ml/phút/1.73 m2 da trở lên cho thấy thận đang hoạt động tốt và không có biểu hiện gì. Ở giai đoạn này, việc duy trì chế độ ăn uống lành mạnh hoặc duy trì hoạt động để làm chậm sự tiến triển của bệnh thận mạn.
2. Giai đoạn 2
Ở giai đoạn 2, eGFR nằm trong khoảng từ 60 đến 89 ml/phút/1.73 m2 da, thận vẫn còn tương đối khỏe mạnh và hoạt động hiệu quả. Tuy nhiên, nếu được xét nghiệm bệnh thận ở giai đoạn này có thể phát hiện dấu hiệu tổn thương thận như có protein trong nước tiểu. Người bệnh nên trao đổi với bác sĩ về các yếu tố nguy cơ khác có thể làm cho bệnh tiến triển nhanh hơn. Ở giai đoạn này, bệnh thận vẫn có thể làm chậm tiến triển thông qua việc thay đổi lối sống, chế độ ăn uống.
3. Giai đoạn 3
eGFR ở giai đoạn 3 sẽ nằm trong khoảng từ 30 đến 59 ml/ phút/1.73 m2 da. Chỉ số eGFR giai đoạn 3 cho thấy thận không hoạt động ở mức hiệu quả bền vững. Bệnh thận mạn giai đoạn 3 được chia thành hai giai đoạn: 3A và 3B. Giai đoạn 3A được chia cụ thể thành eGFR trong khoảng từ 45 đến 59 ml/ phút/1.73 m2 da, trong khi giai đoạn 3B biểu thị eGFR trong khoảng từ 30 đến 44 ml/phút/1.73 m2 da. Các triệu chứng có thể rõ ràng hơn như bị phù, đau lưng, đi tiểu thường xuyên, tiểu bọt nhiều, tiểu đêm… Các biến chứng thường phát triển ở giai đoạn này bao gồm huyết áp cao và thiếu máu.
Ở giai đoạn này của bệnh thận, người bệnh cần tham khảo ý kiến bác sĩ chuyên khoa thận và chuyên gia dinh dưỡng thận để có những thay đổi thích hợp cần thiết nhằm làm chậm sự tiến triển của bệnh thận mạn.
4. Giai đoạn 4
eGFR nằm trong khoảng từ 15 đến 29 ml/phút/1.73 m2 da. Tổn thương thận ở giai đoạn 4 là nghiêm trọng và người bệnh thường sẽ có nhiều triệu chứng thực thể giống như ở giai đoạn 3. Mức chất thải sẽ tiếp tục tăng trong cơ thể, có khả năng dẫn đến bệnh về xương. Ở giai đoạn này, người bệnh cần thường xuyên gặp bác sĩ thận để được đánh giá liên tục sự tiến triển của bệnh thận mạn và bắt đầu chuẩn bị quyết định các phương án điều trị thay thế thận.
Giữ lối sống lành mạnh và chế độ ăn phù hợp vẫn là yếu tố sống còn để kiểm soát và ngăn suy thận tiến triển. Đồng thời, bác sĩ sẽ chỉ định các phương pháp điều trị phù hợp để làm chậm tổn thương thận.
5. Giai đoạn 5 (Suy thận mạn hoặc là Bệnh thận mạn giai đoạn cuối)
eGFR của người bệnh giảm xuống dưới 15 ml/phút/1.73 m2 da. Người bệnh có các triệu chứng như khó thở và khó ngủ, chán ăn, bị chuột rút và ngứa… Ở giai đoạn này, lựa chọn điều trị để sống sót là bắt đầu chạy thận nhân tạo hoặc lọc màng bụng hoặc ghép thận.(2) Đó là lý do tại sao bác sĩ phải tư vấn cho người bệnh về các phương pháp điều trị thay thế thận trước khi bắt đầu giai đoạn 5 để người bệnh có thể chọn một phương án điều trị an toàn trước khi có tình trạng khẩn cấp xảy ra.
Bài viết liên quan: 5 giai đoạn suy thận mạn: Dấu hiệu, phương pháp điều trị cho bệnh nhân
Dấu hiệu suy thận
Thông thường bệnh nhân suy thận sẽ có một vài triệu chứng của bệnh, nhưng đôi khi không có triệu chứng nào. Một số biểu hiện của tình trạng này có thể xảy ra bao gồm: (2)
- Giảm lượng nước tiểu
- Phù mắt cá chân, bàn chân
- Khó thở không rõ nguyên nhân
- Đau hoặc cảm thấy nặng ngực
- Buồn ngủ quá mức, mệt mỏi, uể oải
- Kém ăn, buồn nôn dai dẳng, nôn
- Sụt cân
- Ngứa ngáy
- Co rút cơ (đặc biệt là ở chân)
- Co giật
- Hôn mê
- Thiếu máu (ít xuất hiện)
Một số dấu hiệu sớm của bệnh suy thận
Các triệu chứng của bệnh thận giai đoạn đầu khó phát hiện. Tuy nhiên, bệnh thận mạn tính vẫn có thể gây tổn thương cho dù người bệnh cảm thấy khỏe mạnh và các triệu chứng xuất hiện có thể khác nhau ở mỗi người. Người bệnh nên sớm đi khám thận ngay khi có dấu hiệu tiểu ít, sưn phù tay chân, khó thở… Người bệnh có thể gặp các biến chứng nguy hiểm như thiếu máu, bệnh tim mạch, tăng phốt phát máu, tăng kali máu, tích tụ nước trong cơ thể. Chất lượng cuộc sống, công việc, tinh thần người bệnh cũng chịu nhiều tác động.
Dù suy thận và bệnh thận mạn không thể hồi phục; tuy nhiên, với chẩn đoán và điều trị thích hợp, người bệnh vẫn có thể sống lâu mà không có những thay đổi đáng kể về chất lượng cuộc sống. Người bệnh có thể thực hiện chế độ ăn thích hợp và thói quen sinh hoạt lành mạnh có thể làm chậm tốc độ tiến triển của bệnh thận như kiểm soát tốt bệnh tiểu đường và bệnh cao huyết áp (nếu có), tham khảo ý kiến bác sĩ khi dùng thuốc, duy trì cân nặng hợp lý, ăn uống lành mạnh. Giảm đường giảm muối, uống đủ nước, hạn chế bia rượu, không hút thuốc, kiểm soát căng thẳng, thường xuyên tập thể dục thể thao cũng giúp phòng bệnh.
Nguyên nhân gây suy thận
Bệnh có thể là hệ quả của một số vấn đề về sức khỏe và xác định được nguyên nhân rất hữu ích trong việc giúp nhận diện loại suy thận. Nguyên nhân gây bệnh có thể đến từ một số yếu tố sau đây:
1. Giảm lưu lượng máu đến thận
Lượng máu đến thận bị mất đột ngột có thể sẽ dẫn đến suy thận. Tình trạng này thường do các nguyên nhân như: bệnh tim, sẹo gan hoặc suy gan, bị bỏng nặng, phản ứng dị ứng, nhiễm trùng nặng chẳng hạn như nhiễm trùng huyết… Việc dùng thuốc cao huyết áp và thuốc chống viêm cũng có thể hạn chế lượng máu đến thận.
2. Vấn đề đào thải nước tiểu
Khi cơ thể không đào thải được nước tiểu, các chất độc sẽ tích tụ và gây quá tải cho thận. Nguyên nhân dẫn đến tình trạng này bao gồm một số bệnh ung thư ở đại tràng, bàng quang, tuyến tiền liệt (ở nam giới), cổ tử cung (nữ giới)…
Các tình trạng khác có thể gây cản trở việc tiểu tiện và lâu dần dẫn đến suy thận như: sỏi thận, phì đại tuyến tiền liệt, cục máu đông trong đường tiết niệu, tổn thương dây thần kinh kiểm soát bàng quang…
3. Các nguyên nhân khác
Một số nguyên nhân khác có thể dẫn đến bệnh suy thận bao gồm:
- Xuất hiện cục máu đông ở trong hoặc quanh thận
- Nhiễm trùng
- Nhiễm độc kim loại nặng
- Viêm mạch máu
- Bệnh lupus
- Viêm cầu thận
- Hội chứng tan máu tăng urê máu
- Đa u tủy xương
- Xơ cứng bì
- Xuất huyết khiến giảm tiểu cầu huyết khối
- Các loại thuốc điều trị ung thư và một số bệnh tự miễn
- Thuốc nhuộm được sử dụng trong chẩn đoán hình ảnh
- Một số loại thuốc kháng sinh
- Bệnh tiểu đường không kiểm soát
- Thận bị lão hóa do tuổi tác (đây là một trong những nguyên nhân chủ yếu dẫn đến tình trạng suy thận ở người cao tuổi)
Biến chứng suy thận
Dù lọc máu có thể giúp giảm bớt áp lực cho thận, giúp thận khỏe hơn, nhưng việc này cũng không thể thay thế hoàn toàn chức năng của thận. Vì thế, người bị bệnh vẫn có nguy cơ gặp các biến chứng nguy hiểm, thậm chí là dẫn đến tử vong.
Một số biến chứng phổ biến nhất của tình trạng suy thận bao gồm:
1. Thiếu máu
Bất kỳ ai cũng có thể bị thiếu máu, nhưng tình trạng này thường phổ biến ở những người bị bệnh thận mạn tính. Người bệnh có thể bắt đầu bị thiếu máu trong giai đoạn đầu, nhưng trầm trọng hơn ở giai đoạn 3-5. Nguyên nhân của tình trạng này là do thận giúp cơ thể tạo ra các tế bào hồng cầu. Khi thận không hoạt động bình thường, cơ thể sẽ thiếu hụt hồng cầu, gây ra thiếu máu.
2. Bệnh về xương và tăng phốt phát trong máu
Mỗi người cần canxi, vitamin D, phốt pho để có một bộ xương chắc khỏe. Khi thận khỏe sẽ giữ cho hàm lượng các chất này ổn định và bảo vệ sức khỏe của xương. Nếu bị suy giảm chức năng, thận có thể không thực hiện được vai trò cân bằng này. Đặc biệt, khi thận yếu, phốt pho không được đào thải ra ngoài mà tích tụ trong máu gọi là tăng phốt phát trong máu dẫn đến nguy hiểm.
3. Bệnh tim
Bệnh tim mạch và thận có mối quan hệ mật thiết với nhau. Đồng thời, bệnh tim chính là nguyên nhân gây tử vong phổ biến nhất ở người đang lọc máu.
Điều này được giải thích là bệnh tim sẽ ảnh hưởng đến tuần hoàn máu. Máu bị ùn ứ ở tim gây ra áp lực tích tụ trong tĩnh mạch chính nối với thận, có thể dẫn đến tắc nghẽn và giảm cung cấp máu chứa oxy cho thận. Điều này có thể gây ra bệnh thận.
Và như một vòng tuần hoàn, khi thận hoạt động không tốt, hệ thống hormone điều hòa huyết áp của người bệnh phải làm việc nhiều hơn để tăng lượng máu cung cấp cho thận. Khi đó, tim phải hoạt động nhiều hơn, dẫn đến bệnh tim.
4. Tăng kali máu
Kali chủ yếu tồn tại trong thực phẩm và có vai trò giúp các cơ hoạt động, bao gồm cả các cơ kiểm soát nhịp tim và hơi thở. Nếu thận khỏe mạnh sẽ đào thải lượng kali dư thừa ra ngoài để cân bằng nồng độ của chất này trong máu.
Với người bị suy thận, thận không thể hoặc không đào thải hết kali dư thừa khiến cho thành phần này tồn tại quá nhiều trong máu gọi là tăng kali máu. Tình trạng này có thể gây đau tim hoặc dẫn đến tử vong. Triệu chứng phổ biến nhất của tăng kali máu là: cảm thấy mệt mỏi, yếu ớt, đau bụng, buồn nôn, đau cơ hoặc chuột rút, khó thở, nhịp tim bất thường, đau ngực…
5. Tích tụ nước trong cơ thể
Thận khỏe mạnh sẽ loại bỏ chất lỏng dư thừa trong máu, tránh nguy cơ tích tụ gây ra các vấn đề ở tim và phổi, huyết áp cao… Biểu hiện của tình trạng này là tim đập nhanh hơn, bàn chân bị sưng tấy. Khi bị tích tụ nước trong cơ thể, người bệnh thường được khuyên hạn chế uống nước, thực hiện chế độ ăn ít muối…
6. Sức khỏe tinh thần
Suy thận không chỉ ảnh hưởng đến sức khỏe thể chất mà còn tác động đến yếu tố tinh thần. Bệnh càng nặng, sức khỏe tinh thần của người bệnh càng bị ảnh hưởng. Một số yếu tố gây căng thẳng có thể bao gồm:
- Áp lực tài chính khi chạy thận
- Phải tuân thủ lịch lọc máu nghiêm ngặt
- Cảm thấy trở thành gánh nặng cho người khác
- Đau đớn, mệt mỏi, ngủ kém, ăn uống kiêng khem
- Công việc bị ảnh hưởng
Bài viết liên quan: Người bệnh suy thận nên ăn gì, kiêng gì? 12 loại thực phẩm tốt cho người bệnh
Phương pháp chẩn đoán
Có nhiều nguyên nhân dẫn đến tình trạng thận yếu. Do đó, để tìm ra nguyên nhân và có phương án điều trị hiệu quả, bác sĩ có thể chỉ định:
1. Siêu âm thận
Đây thường là chỉ định đầu tiên đối với người bị bệnh vì dễ thực hiện, ít tốn kém… Việc kiểm tra hình ảnh thận bằng cách sử dụng sóng âm tần số cao nhằm đánh giá kích thước, cấu trúc thận và các bệnh lý khu trú tại thận…
2. Chụp cắt lớp vi tính CT
Chụp cắt lớp vi tính (CT) để tạo ra các hình ảnh bên trong cơ thể. Phương pháp chẩn đoán hình ảnh này thường được sử dụng để bác sĩ có cái nhìn tổng quan về các nguyên nhân gây bệnh.
3. Chụp cộng hưởng từ (MRI)
Phương pháp này được sử dụng để đánh giá tình trạng suy thận của người bệnh thông qua các triệu chứng: tiểu ra máu, nhiễm trùng đường tiết niệu thường xuyên, theo dõi bệnh nhân có tiền sử ung thư đường tiết niệu…
4. Xạ hình thận
Xạ hình thận là một trong kỹ thuật chẩn đoán có giá trị cao trong việc đánh giá bệnh lý ở thận. Vai trò của xạ hình thận là cung cấp thông tin về hình thái, chức năng thận, khả năng bài tiết nước tiểu… Xạ hình thận an toàn với những người bệnh mẫn cảm với thuốc cản quang, nên không thể chụp X-quang được.
5. Sinh thiết
Đây là phương pháp lấy ra một mẩu mô thận, dưới sự hướng dẫn của các thiết bị chẩn đoán hình ảnh để đánh giá tình trạng thận và nguy cơ xuất hiện các bệnh lý ác tính. Phương pháp này thường được thực hiện sau các phương pháp chẩn đoán hình ảnh thông thường khác.
Phương pháp điều trị suy thận
Bệnh thận không có cách chữa khỏi hoàn toàn, nhưng nếu có phác đồ điều trị hiệu quả vẫn đảm bảo cho người bệnh một cuộc sống năng động, thoải mái và tiếp tục học tập, làm việc. Phương pháp điều trị suy thận phụ thuộc vào nguyên nhân gây bệnh, cụ thể như:
1. Điều trị nội khoa
Chăm sóc hỗ trợ và điều trị nội khoa có thể giúp kiểm soát các triệu chứng một cách hiệu quả. Người bệnh không cần chạy thận hoặc ghép thận. Điều quan trọng là phải hiểu rằng chăm sóc hỗ trợ và điều trị để kiểm soát các triệu chứng không phải là phương pháp điều trị suy thận và không đảm bảo khả năng kéo dài tuổi thọ cho người bệnh. Những phương pháp điều trị này chỉ giúp có thể giúp người bệnh có một cuộc sống thoải mái hơn cho đến khi không thể duy trì được nữa.
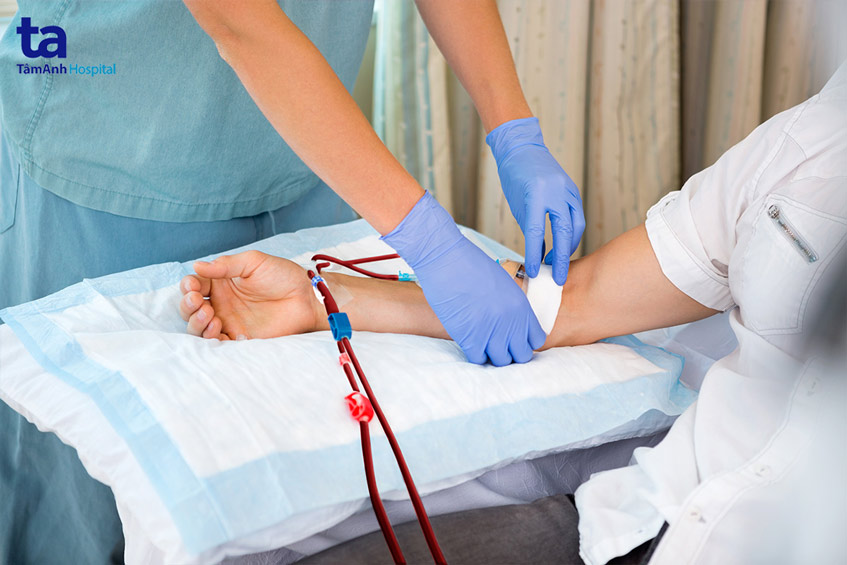
2. Lọc máu nhân tạo (chạy thận nhân tạo)
Lọc máu nhân tạo là việc sử dụng máy ở bên ngoài cơ thể để làm sạch các chất thải trong máu thay cho chức năng của thận. Phần máu sau khi thanh lọc hết độc tố sẽ được trả trở về cơ thể người bệnh. Tùy thuộc vào loại lọc máu, bạn có thể được kết nối với máy chuyên dụng hoặc một túi catheter di động.
Chỉ định chạy thận nhân tạo được dùng cho các trường hợp bệnh nhân có biến chứng rối loạn chức năng não, tăng kali nhưng không đáp ứng bằng điều trị nội khoa, hệ số thanh thải creatinin giảm dưới mức 10ml/phút/1,73m2 cơ thể. Việc lọc máu có thể thực hiện đều đặn 3 lần/tuần tại các cơ sở y tế.
Phương pháp này mang đến một số hiệu quả nhất định đối với người bị suy thận, nhưng không thể thực hiện trọn vẹn vai trò của một quả thận khỏe mạnh. Điều này có nghĩa là người bệnh vẫn có thể gặp một số vấn đề về sức khỏe liên quan đến tình trạng này, dù đang được lọc máu. Hiện nay, lọc máu có thể được thực hiện tại các cơ sở y tế hoặc tại nhà, nếu đủ điều kiện.
3. Thẩm phân phúc mạc
- Lọc màng bụng cấp
- Lọc màng bụng liên tục ngoại trú (CAPD)
- Lọc màng bụng chu kỳ tự động (ADP) bao gồm lọc màng bụng liên tục chu kỳ, lọc màng bụng cách quãng ban đêm và lọc màng bụng thủy triều
Các phương pháp này có thể được thực hiện tại nhà, nơi làm việc hoặc khi đi du lịch. Nhưng thẩm phân phúc mạc không phải là một lựa chọn tối ưu cho tất cả người bị suy thận. Bởi phương pháp này cần phải được thao tác bởi một người có kinh nghiệm, có khả năng chăm sóc người bệnh tại nhà và một số trang thiết bị nhất định.
4. Cấy ghép thận
Nguồn thận dùng để ghép có thể từ người cho thận còn sống (thân nhân hoặc không phải thân nhân) hoặc người đã chết não. Đây được coi là lựa chọn điều trị tốt nhất cho những người suy thận vì có thể làm tăng cơ hội sống lâu hơn, khỏe mạnh hơn. Người bệnh được ghép thận khi thận gần bị suy, trước khi cần lọc máu và cũng có thể dùng kèm với lọc máu trong khi chờ ghép thận.
Phẫu thuật ghép thận được coi là an toàn và có tỷ lệ thành công cao. Các nghiên cứu đã chỉ ra rằng, những người bệnh nhận được thận từ một người hiến tặng còn sống sẽ sống lâu hơn những bệnh nhân lấy một quả thận từ một người cho đã chết não (một người vừa qua đời). Trung bình, các ca ghép thận từ người hiến tặng còn sống kéo dài 15-20 năm và từ người đã chết kéo dài 10-15 năm.
Tuy nhiên, khi chọn phương án ghép thận, người bệnh cũng có thể phải đối diện với một số nguy cơ như huyết khối, chảy máu, rò rỉ hoặc tắc nghẽn niệu quản, nhiễm trùng, ung thư liên quan đến quả thận vừa được hiến tặng. Đặc biệt, người được ghép thận phải dùng thuốc ức chế miễn dịch suốt đời sau khi phẫu thuật để ngăn cơ thể đào thải quả thận mới từ cơ thể. Những loại thuốc này có tác dụng phụ riêng của chúng và một vài trong số đó là rất nghiêm trọng.
Phẫu thuật cấy ghép có thể không phải là phương án phù hợp cho tất cả mọi người. Do đó, người bệnh nên trao đổi với bác sĩ điều trị để được tư vấn chi tiết hơn.
Phòng ngừa suy thận
- Quản lý các bệnh khác một cách hiệu quả: Bệnh tiểu đường và cao huyết áp làm tăng nguy cơ bệnh. Vì thế, nên theo dõi bệnh chặt chẽ, tuân thủ phác đồ điều trị…
- Thận trọng khi dùng thuốc không kê đơn: Bởi dùng liều quá cao (ngay cả những loại thuốc thông thường như aspirin, ibuprofen và naproxen) cũng có thể tạo ra lượng độc tố cao trong một khoảng thời gian ngắn, khiến cho thận bị quá tải.
- Duy trì cân nặng hợp lý: Tình trạng béo phì có thể làm tăng nguy cơ mắc các bệnh có liên quan đến bệnh thận, chẳng hạn như tiểu đường và huyết áp cao.
- Xây dựng chế độ dinh dưỡng lành mạnh: Bao gồm ăn ít đường và cholesterol, giàu chất xơ, ngũ cốc nguyên hạt, trái cây và rau quả.
- Giảm lượng muối nạp vào: Ăn quá nhiều muối làm tăng huyết áp, dễ dẫn đến tình trạng suy thận.
- Uống đủ nước: Mất nước khiến giảm lưu lượng máu đến thận, có thể làm hỏng thận. Do đó, uống đủ nước là một trong những thói quen tốt cho cho thận luôn được bác sĩ khuyến khích thực hiện.
- Hạn chế rượu bia: Rượu làm tăng huyết áp. Đồng thời lượng calo dư thừa cũng có thể khiến bạn tăng cân.
- Không hút thuốc: Hút thuốc làm giảm lưu lượng máu đến thận, ảnh hưởng đến chức năng thận ở những người có hoặc không có bệnh thận.
- Giảm căng thẳng: Căng thẳng và lo lắng có thể làm tăng huyết áp, ảnh hưởng không tốt đến sức khỏe của thận.
- Tập thể dục thường xuyên: Các môn thể thao có thể giúp giảm căng thẳng, kiểm soát bệnh tiểu đường và huyết áp cao, đồng thời duy trì cân nặng hợp lý. Người bệnh nên chọn môn thể thao phù hợp với sức khỏe của mình như bơi lội, đi bộ và chạy…
Nếu có biểu bị bệnh thận, bạn nên đến gặp bác sĩ càng sớm càng tốt để được đánh giá một cách toàn diện. Chẩn đoán và điều trị sớm giúp làm chậm sự tiến triển của suy thận.
Nếu bị bệnh suy thận, bạn nên thường xuyên đến gặp các bác sĩ để được theo dõi chức năng thận và làm chậm sự tiến triển bằng các phương pháp điều trị thích hợp.
Trung tâm Tiết niệu Thận học, Khoa Nam học – Tiết niệu của Hệ thống BVĐK Tâm Anh quy tụ đội ngũ các chuyên gia đầu ngành, Nội khoa và Ngoại khoa, giỏi chuyên môn, tận tâm.
Nhà giáo nhân dân GS.TS.BS Trần Quán Anh, Thầy thuốc ưu tú PGS.TS.BS Vũ Lê Chuyên là những cây đại thụ trong ngành Tiết niệu Thận học Việt Nam. Cùng với các tên tuổi Thầy thuốc ưu tú TS.BS Nguyễn Thế Trường Thầy thuốc ưu tú BS.CKII Tạ Phương Dung, TS.BS Nguyễn Hoàng Đức, TS.BS Từ Thành Trí Dũng, ThS.BS.CKI Nguyễn Đức Nhuận, BS.CKII Nguyễn Lê Tuyên, ThS.BS Nguyễn Tân Cương, BS.CKII Đinh Cẩm Tú, BS.CKII Ngô Đồng Dũng, BS.CKII Võ Thị Kim Thanh ThS.BS Tạ Ngọc Thạch, BS.CKI Phan Trường Nam…
Các chuyên gia, bác sĩ của Trung tâm luôn tự tin làm chủ những kỹ thuật mới nhất, phát hiện sớm và điều trị hiệu quả các bệnh lý về thận, đường tiết niệu, giúp người bệnh rút ngắn thời gian nằm viện, hạn chế nguy cơ tái phát, nâng cao chất lượng cuộc sống.
Với hệ thống máy móc, trang thiết bị hiện đại hàng đầu trong nước và khu vực; Phòng mổ đạt tiêu chuẩn quốc tế; Cùng với khu nội trú và dịch vụ cao cấp 5 sao… Trung tâm Tiết niệu Thận học nổi bật với các dịch vụ thăm khám, tầm soát và điều trị tất cả các bệnh lý đường tiết niệu. Từ các thường gặp cho đến các cuộc đại phẫu thuật kỹ thuật cao.
Có thể kể đến phẫu thuật nội soi sỏi thận, ghép thận, cắt bướu bảo tồn nhu mô thận; cắt thận tận gốc; cắt tuyến tiền liệt tận gốc; cắt toàn bộ bàng quang tạo hình bàng quang bằng ruột non; cắt tuyến thượng thận; tạo hình các dị tật đường tiết niệu… Chẩn đoán – điều trị nội khoa và ngoại khoa tất cả các bệnh lý.
Để đặt lịch khám và điều trị với các chuyên gia đầu ngành tại Trung tâm Tiết niệu Thận học, Khoa Nam học – Tiết niệu Hệ thống Bệnh viện Đa khoa Tâm Anh, quý khách có thể đặt hẹn trực tuyến qua các cách sau đây:
- Gọi tổng đài 0287 102 6789 (TP HCM) hoặc 024 3872 3872 (Hà Nội) để đăng ký lịch hẹn khám bệnh riêng với chuyên gia, thông qua nhân viên chăm sóc khách hàng.
- Đăng ký hẹn khám bệnh với bất kỳ bác sĩ nào mà mình tin tưởng tại đường link: https://tamanhhospital.vn/danh-cho-khach-hang/dat-lich-kham/
- Gửi tin nhắn trên Fanpage Bệnh viện Đa khoa Tâm Anh hoặc Fanpage Tiết niệu – Nam học BVĐK Tâm Anh
- Nhắn tin qua Zalo OA của BVĐK Tâm Anh.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH
- Hà Nội:
- 108 Hoàng Như Tiếp, P.Bồ Đề, Q.Long Biên, TP.Hà Nội
- Hotline: 024 3872 3872 – 024 7106 6858
- TP.HCM:
- 2B Phổ Quang, P.2, Q.Tân Bình, TP.Hồ Chí Minh
- Hotline: 0287 102 6789 – 093 180 6858
- Fanpage: https://www.facebook.com/benhvientamanh
- Website: https://tamanhhospital.vn
Suy thận là bệnh khá nguy hiểm có thể dẫn đến tử vong tuy nhiên nếu phát hiện sớm và có phác đồ điều trị đúng thì hoàn toàn có thể chữa khỏi được bệnh. Bệnh suy thận khi ở giai đoạn muộn thường không thể chữa khỏi nhưng vẫn có thể có phác đồ chữa trị để người bệnh có thể sinh hoạt được cuộc sống bình thường như mọi người.
No comments:
Post a Comment